تعادل دارویی در سالمندان چنددارویی

ورود به دوران سالمندی، ورود به فصلی نوین از زندگی است؛ فصلی که با تجربیات گرانسنگ و خردی انباشته همراه میشود. این دوران، بهخودیخود یک بیماری نیست، اما اغلب با مجموعهای از چالشهای سلامتی و بیماریهای مزمن همراهی پیدا میکند. مدیریت این بیماریها، از فشار خون بالا و دیابت گرفته تا نارساییهای قلبی و آرتروز، معمولاً به یک راهحل مشترک ختم میشود: دارو. با افزایش تعداد بیماریهای مزمن، تعداد پزشکان متخصصی که فرد به آنها مراجعه میکند نیز افزایش مییابد و به موازات آن، فهرست داروها طولانیتر و پیچیدهتر میشود. اینجاست که سالمندان و مراقبان آنها، خود را در میان جعبههای قرص متعدد، دستورالعملهای متفاوت و نگرانیهای فزاینده مییابند. در این میان، پدیدهای به نام «پلیفارماسی» یا «چنددارویی» شکل میگیرد که یکی از پیچیدهترین و در عین حال قابل پیشگیریترین معضلات سلامت در عصر حاضر به شمار میرود. این مقاله یک نقشه راه است؛ سفری برای درک این چالش، شناسایی خطرات پنهان آن و یافتن مسیری برای دستیابی به «تعادل دارویی». هدفی که در آن، دارو نه بهعنوان یک بار اضافی، بلکه بهعنوان ابزاری دقیق برای ارتقای کیفیت زندگی عمل میکند.
«پلیفارماسی» دقیقاً به چه معنا است؟
در نگاه اول، پلیفارماسی ممکن است صرفاً به معنای مصرف تعداد زیادی دارو به نظر برسد. بسیاری از تعاریف، مصرف همزمان پنج دارو یا بیشتر را بهعنوان آستانه چنددارویی در نظر میگیرند. اما واقعیت، عمیقتر از یک شمارش ساده است. چالش اصلی پلیفارماسی، «تعداد» داروها نیست، بلکه «تناسب» و «ضرورت» آنها است. چنددارویی به وضعیتی اشاره دارد که در آن، فرد داروهایی مصرف میکند که دیگر ضرورتی ندارند، برای شرایط او مناسب نیستند، یا دوز مصرفی آنها با توجه به تغییرات فیزیولوژیک بدن سالمند، بیش از حد بالا است. با افزایش سن، نحوه پردازش و دفع داروها در بدن تغییر میکند؛ کبد و کلیهها ممکن است کارایی سابق را نداشته باشند و این به معنای آن است که داروها مدت بیشتری در بدن باقی میمانند و پتانسیل آسیبزایی آنها افزایش پیدا میکند.
علل شیوع این پدیده در میان سالمندان متعدد است. شایعترین علت، ابتلا به چند بیماری مزمن (Multimorbidity) بهصورت همزمان است. طبیعی است که هر بیماری، پروتکل درمانی خاص خود را طلب میکند. یک سالمند ممکن است برای قلب به متخصص قلب، برای دیابت به متخصص غدد و برای درد مفاصل به روماتولوژیست مراجعه کند. اگر هماهنگی کاملی میان این پزشکان وجود نداشته باشد، هرکدام بر اساس تخصص خود نسخهای مینویسند که میتواند با داروهای دیگر در تضاد باشد. مدیریت این شرایط مزمن، مانند پوکی استخوان، نیازمند توجه همزمان به درمان دارویی و همچنین اهمیت مصرف مواد معدنی مانند کلسیم و جبران کمبود ویتامین D3 است که این موارد نیز باید در فهرست کلی داروهای فرد لحاظ شوند.

خطرات پنهان در جعبه قرص؛ ریسک تداخل دارویی
هرچه تعداد داروهای مصرفی افزایش یابد، احتمال بروز عوارض جانبی و تداخلات دارویی بهصورت نمایی رشد میکند. این خطرات، بزرگترین تهدید پنهان در پدیده چنددارویی هستند. تداخلات دارویی به چند شکل بروز میکنند. دسته اول، «تداخل دارو-دارو» است؛ جایی که دو یا چند دارو بر سرنوشت یکدیگر در بدن تأثیر میگذارند. یک دارو ممکن است اثر داروی دیگر را بهشدت تقویت کند و خطر مسمومیت را بالا ببرد، یا برعکس، اثر آن را خنثی کند و درمان را بینتیجه بگذارد. برای مثال، مصرف همزمان برخی داروهای رقیقکننده خون با مسکنهای رایج غیراستروئیدی میتواند خطر خونریزی گوارشی را بهطرز چشمگیری افزایش دهد.
دسته دوم، «تداخل دارو-بیماری» است. در این حالت، دارویی که برای درمان یک بیماری تجویز شده، بیماری زمینهای دیگر فرد سالمند را وخیمتر میکند. مثلاً، دارویی که برای کنترل فشار خون تجویز میشود، ممکن است علائم آسم را تشدید کند. اما شاید موذیانهترین عارضه پلیفارماسی، پدیدهای باشد که از آن با عنوان «آبشار تجویز» (Prescribing Cascade) یاد میکنند. این سناریوی خطرناک زمانی رخ میدهد که یک عارضه جانبی ناشی از داروی اول، بهاشتباه بهعنوان یک بیماری جدید تشخیص داده میشود. در نتیجه، پزشک برای درمان این «بیماری جدید» (که در واقع عارضه داروی اول است)، داروی دومی را تجویز میکند. این داروی دوم نیز ممکن است عوارض جانبی خود را داشته باشد و این چرخه معیوب ادامه پیدا کند. برای نمونه، یک داروی فشار خون ممکن است باعث تورم مچ پا شود؛ پزشک ممکن است این تورم را نشانهای از مشکل دیگر تلقی کند و یک داروی ادرارآور تجویز نماید. این داروی جدید میتواند باعث سرگیجه و افت فشار وضعیتی شود و خطر سقوط سالمند را افزایش دهد. تداخلات دارویی میتوانند بر سلامت قلب و عروق تأثیر مستقیم بگذارند یا حتی عوارض شناختی ایجاد کنند. این عوارض شناختی گاهی با محصولات تقویت حافظه و تمرکز مدیریت میشوند، در حالی که ریشه مشکل، تداخل دارویی بوده است.
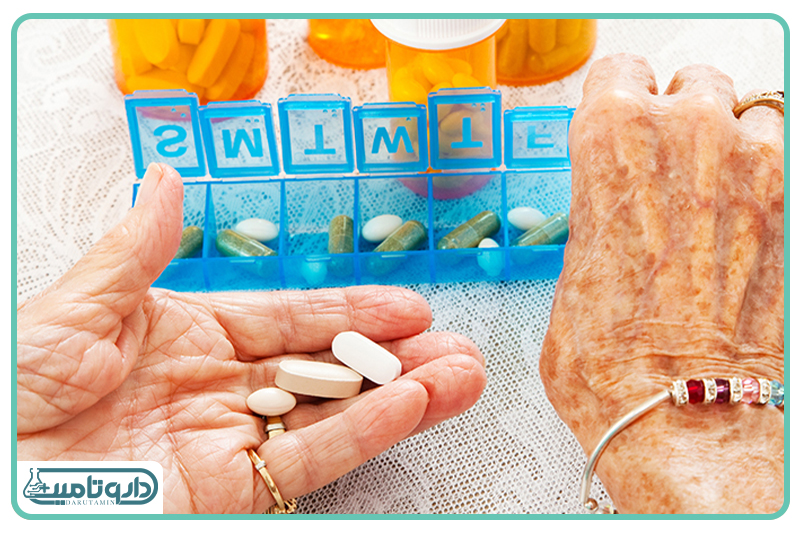
مدیریت یکپارچه نسخه؛ شاهکلید ایمنی سالمندان
در مواجهه با مراقبتهای چندپاره (Fragmented Care) که حاصل مراجعه به پزشکان متعدد است، مسئولیت یکپارچهسازی اطلاعات بر عهده بیمار و مراقبان او قرار میگیرد. داشتن یک فهرست کامل، دقیق و بهروز از تمامی داروهای مصرفی، حیاتیترین گام برای جلوگیری از فاجعه است. این فهرست نباید فقط شامل داروهای تجویزی باشد؛ بلکه باید تمام داروهای بدون نسخه (OTC) مانند مسکنها، داروهای سرماخوردگی، داروهای گیاهی و هرگونه مکمل غذایی را در بر بگیرد. بسیاری از افراد تصور میکنند داروهای گیاهی یا مکملها کاملاً بیخطر هستند، در حالی که برخی از آنها، مانند عصاره سیر یا جینسینگ، میتوانند تداخلات بسیار جدی با داروهای حیاتی مانند وارفارین داشته باشند.
این فهرست جامع باید در هر بار مراجعه به پزشک، دندانپزشک یا داروساز، همراه بیمار باشد. روش «کیسه قهوهای» (Brown Bag Review) یک راهکار عملی عالی است؛ در این روش، از سالمند خواسته میشود تمام داروها و مکملهایی را که در خانه مصرف میکند، دقیقاً همانطور که هستند (با جعبه و ظرف اصلی)، داخل یک کیسه بریزد و به پزشک یا داروساز نشان دهد. این کار به متخصص سلامت اجازه میدهد تا داروهای تاریخگذشته، داروهایی که دیگر نیازی به مصرف آنها نیست، یا تداخلات احتمالی را شناسایی کند. مدیریت نسخه فقط ثبت نام دارو نیست؛ بلکه شامل ثبت دوز مصرفی، علت مصرف و پزشکی است که آن را تجویز کرده. حتی بهترین مولتی ویتامینها نیز باید در این فهرست ثبت شوند تا تصویری کامل از تمام مواد دریافتی بدن در اختیار تیم درمانی قرار گیرد.

بازنگری دارویی (Deprescribing)؛ هنرِ «کم کردن» هوشمندانه
برای دههها، فرهنگ پزشکی بر «افزودن» دارو برای مدیریت علائم متمرکز بود. اما در سالهای اخیر، مفهومی انقلابی به نام «بازنگری دارویی» یا «نسخهزدایی» (Deprescribing) اهمیت پیدا کرده است. این مفهوم به فرآیند سیستماتیک، نظارتشده و ایمنِ کاهش دوز یا توقف مصرف داروهایی اشاره دارد که دیگر سودی برای بیمار ندارند یا میزان خطر آنها از فایدهشان پیشی گرفته است. این فرآیند، هنرِ «کم کردن» هوشمندانه داروها است و هرگز نباید بهصورت خودسرانه توسط بیمار انجام شود. بازنگری دارویی یک تصمیمگیری مشترک میان پزشک، داروساز و بیمار است.
این فرآیند معمولاً با بررسی داروهایی شروع میشود که پتانسیل خطر بالایی برای سالمندان دارند؛ داروهایی مانند خوابآورهای قوی که خطر سقوط و شکستگی لگن را بهشدت افزایش میدهند، یا داروهایی که عوارض شناختی مانند گیجی و اختلال حافظه ایجاد میکنند. هدف از نسخهزدایی، کاهش بار دارویی (Pill Burden) و ارتقای کیفیت زندگی است. گاهی حذف تنها یک داروی نامناسب میتواند کیفیت زندگی سالمند را بهطرز چشمگیری بهبود ببخشد، هوشیاری او را بازگرداند و انرژی تازهای به او ببخشد. برای مثال، بهجای اتکای صرف به داروهای آرامبخش و تنظیم خواب، پزشک ممکن است ابتدا ریشههای بیخوابی مانند درد کنترلنشده یا عوارض داروی دیگر را جستجو کند و در صورت امکان، آن داروی خوابآور پرخطر را با روشی ایمنتر جایگزین یا بهتدریج حذف نماید.

داروساز؛ متحد شما در خط مقدم سلامت
در اکوسیستم پیچیده مراقبت از سالمندان، داروساز نقشی بسیار فراتر از تحویل دادن دارو ایفا میکند. داروسازان، در دسترسترین اعضای تیم مراقبتهای بهداشتی هستند و بهعنوان آخرین خط دفاعی در برابر خطاهای دارویی و تداخلات عمل میکنند. یک داروساز بالینی آگاه میتواند با بررسی نسخه بیمار، تداخلات بالقوهای را که ممکن است از چشم پزشک دور مانده باشد، شناسایی کند. آنها متخصصان واقعی داروها هستند و درک عمیقی از نحوه عملکرد داروها در بدن سالمندان دارند. ایجاد یک رابطه مستمر و مبتنی بر اعتماد با یک داروساز یا یک داروخانه مشخص، اهمیت بهسزایی دارد. زمانی که تمام نسخههای فرد از یک منبع واحد تهیه شود، داروساز میتواند یک پروفایل دارویی کامل برای بیمار تشکیل دهد و هر داروی جدید را در بستر داروهای قبلی ارزیابی کند.
«مشاوره دارویی» بخش حیاتی از خدمات داروساز است. بیماران و مراقبان نباید در پرسیدن سؤال تردید کنند. «این دارو دقیقاً برای چیست؟»، «بهترین زمان مصرف آن کی است؟»، «آیا باید با غذا مصرف شود یا با معده خالی؟»، «اگر یک دوز را فراموش کردم چه کار کنم؟» و «شایعترین عوارض جانبی آن چیست؟»؛ اینها سؤالات اساسی هستند که باید پاسخ آنها را بهوضوح دانست. داروساز موظف است اطمینان حاصل کند که بیمار نحوه صحیح مصرف دارو، بهویژه دستگاههای پیچیدهتر مانند اسپریهای تنفسی یا قلمهای انسولین را بهدرستی فرا گرفته است. برای اطلاعات بیشتر در مورد موضوعات مرتبط با سلامت و دارو، مقالات مجله داروتامین میتوانند منبعی مفید باشند.

داروخانه آنلاین چگونه به سالمندان کمک میکند؟
در دنیای امروز که فناوری در تمام جنبههای زندگی نفوذ کرده، حوزه سلامت نیز از این قاعده مستثنا نیست. داروخانههای آنلاین معتبر، مانند داروتامین، در حال تبدیل شدن به بازوی توانمند سالمندان و مراقبان آنها در مدیریت چالش پلیفارماسی هستند. این پلتفرمهای دیجیتال، شکافهای اطلاعاتی و دسترسی را که مدتها مانع بزرگی بر سر راه مراقبت ایمن بود، پر میکنند. یکی از بزرگترین مزایای داروخانه آنلاین، «دسترسی به اطلاعات شفاف» است. در مراجعه حضوری به پزشک یا داروخانه، زمان محدود است و ممکن است بیمار در هیاهو و عجله، توضیحات کلیدی را فراموش کند یا بهدرستی متوجه نشود. در یک داروخانه آنلاین، هر محصول دارای صفحهای اختصاصی با توضیحات کامل، موارد مصرف، عوارض جانبی احتمالی و تداخلات مهم است. این اطلاعات همیشه در دسترس، قابل بازخوانی و به زبانی ساده نوشته شدهاند.
علاوه بر این، «سهولت دسترسی فیزیکی» یک مزیت غیرقابل انکار است. برای سالمندی که با محدودیتهای حرکتی دستوپنجه نرم میکند یا در شرایط آبوهوایی نامساعد زندگی میکند، رفتوآمد مکرر به داروخانه میتواند یک چالش بزرگ باشد. امکان سفارش دارو و دریافت آن درب منزل، نه تنها راحتی را به ارمغان میآورد، بلکه تضمین میکند که سالمند هیچگاه با اتمام داروهای حیاتی خود مواجه نمیشود. این پلتفرمها همچنین حریم خصوصی بیشتری را برای طرح سؤالات فراهم میکنند. بسیاری از افراد ممکن است از پرسیدن برخی سؤالات در مورد داروهای خود در یک داروخانه شلوغ احساس خجالت کنند، اما در فضای آنلاین، از طریق چت، تلفن یا فرمهای مشاوره، این ارتباط بهشکل خصوصیتری برقرار میشود. پایش سلامت در منزل، مثلاً با استفاده از دستگاه فشارسنج، در کنار این خدمات آنلاین، یک اکوسیستم مراقبتی کامل میسازد.

سلامت دیجیتال و افق پیش روی مراقبت از سالمندان
مسیر مدیریت چنددارویی در سالمندان، یک مسیر پر چالش اما پیمودنی است. کلید موفقیت، در تغییر نگرش از مصرف منفعلانه دارو به «مدیریت فعالانه سلامت» نهفته است. آینده مراقبت از سالمندان نه در مصرف داروهای بیشتر، بلکه در مصرف هوشمندانهتر داروها رقم میخورد. تلفیق دانش داروسازی بالینی با قدرت پلتفرمهای دیجیتال، افق جدیدی را پیش روی ما گشوده است. داروخانههای آنلاین معتبر مانند داروتامین، دیگر فقط فروشنده کالا نیستند؛ آنها شرکای سلامت در این سفر پیچیده محسوب میشوند. آنها با ارائه اطلاعات دقیق، حذف موانع دسترسی فیزیکی، ارائه ابزارهای یادآوری و ایجاد یک پرونده دارویی یکپارچه، به سالمندان و مراقبان آنها قدرت میبخشند.
دستیابی به تعادل دارویی، یک هدف دستیافتنی است. این تعادل زمانی حاصل میشود که هر داروی مصرفی، دلیلی مشخص داشته باشد، فایده آن بر خطرش بچربد و با سایر اجزای برنامه درمانی فرد، از جمله تغذیه مناسب، همخوانی داشته باشد. توجه به تغذیه، از جمله مصرف غذای کمکی سالمندان در صورت نیاز، بخشی جداییناپذیر از این رویکرد یکپارچه به سلامت است. با همکاری آگاهانه میان بیمار، پزشک، داروساز و بهرهگیری هوشمندانه از فناوریهای نوین، میتوان از دوران سالمندی نه در محاصره داروها، بلکه با حمایت دقیق آنها، لذت برد و کیفیت زندگی را در این فصل طلایی، به حداکثر رساند.


_100x100.jpg )
/supplandhmb1000mgtablet_100x100.jpg )



