مقاومت میکروبی چیست؟

آنتی بیوتیکها داروهایی هستند که برای پیشگیری و درمان عفونتهای باکتریایی استفاده میشوند. مقاومت آنتیبیوتیکی زمانی رخ میدهد که باکتری با استفاده نادرست از این داروها تغییر کند. باکتریها (نه انسانها یا حیوانات) نسبت به آنتیبیوتیک مقاوم میشوند. این باکتریها ممکن است انسانها و حیوانات را آلوده کنند و درمان عفونتهایی که ایجاد میکنند سختتر از عفونتهای ناشی از باکتریهای غیرمقاوم است. مقاومت آنتی بیوتیکی منجر به افزایش هزینههای پزشکی، بستری شدن طولانی مدت در بیمارستان و افزایش مرگ و میر میشود.
جهان، نیاز فوری به تغییر روش تجویز و استفاده از آنتیبیوتیکها دارد. حتی اگر داروهای جدید تولید شوند، بدون تغییر رویه مصرف آنتی بیوتیکها، مقاومت آنتی بیوتیکی یک تهدید بزرگ باقی خواهد ماند. تغییرات همچنین باید شامل اقداماتی برای کاهش شیوع عفونتها از طریق واکسیناسیون، شستن دستها، انجام رابطه جنسی ایمن و رعایت بهداشت در مصرف مواد غذایی باشد.

مشکل چیست؟
در حالی که برخی، آنتی بیوتیکها را برای استفاده انسان یا حیوان بدون نسخه خریداری میکنند، ظهور و گسترش مقاومت میکروبی روزانه گسترش مییابد. همچنین، در کشورهایی که دستورالعملهای درمانی استانداردی ندارند، آنتیبیوتیکها اغلب توسط کارکنان بهداشتی و دامپزشکیها بیش از حد تجویز میشوند و توسط برخی مردم بیش از حد و نادرست استفاده میشوند.
بدون اقدام فوری، ما به سمت دوران پسا-آنتیبیوتیک پیش میرویم، که در آن انسانها با عفونتهای رایج و آسیبهای جزئی میتوانند بار دیگر جان خود را از دست بدهند. اولین مطالعه جامع از تأثیر جهانی مقاومت ضد میکروبی، توسط دانشگاه آکسفورد، تخمین میزند که مقاومت میکروبی به خودی خود باعث مرگ 1.27 میلیون نفر در سال 2019 شد، مرگ و میری بیشتر از ایدز و مالاریا، همچنین عفونتهای مقاوم به آنتی بیوتیک در سال 2019 در 4.95 میلیون مرگ نقش داشتند.
این نکته را هم به یاد داشته باشید که تولید داروهای جدید فرآیندی طولانی، پیچیده و پرخطر است. در بین آنتیبیوتیکها، این فرآیند مملو از خطرات قابل توجهی است و میتواند بین 10 تا 20.5 سال طول بکشد تا یک داروی جدید تولید شود. در واقع، در بین آنتیبیوتیکهای در حال توسعه بالینی، تنها 1 از هر 15 در نهایت تایید میشود و به دست بیماران میرسد.
نقش افراد در جلوگیری از ایجاد مقاومت میکروبی:
مقاومت آنتیبیوتیکی با استفاده نادرست و بیش از حد از آنتیبیوتیکها و همچنین پیشگیری و کنترل ضعیف عفونت تسریع میشود. برای کاهش تأثیر و محدود کردن گسترش مقاومت آنتیبیوتیکی، میتوان در همه سطوح جامعه گام برداشت. در این راستا نقش هریک از ما میتواند شامل موارد زیر باشد:
- فقط زمانی از آنتیبیوتیکها استفاده کنید که توسط یک متخصص سلامت تایید شده تجویز شده باشد.
- اگر دکتر داروساز یا پزشک شما میگوید به آنتی بیوتیک نیاز ندارید، هرگز درخواست آنتی بیوتیک نکنید.
- با شستن مرتب دستها، تهیه غذا به صورت بهداشتی، پرهیز از تماس نزدیک با افراد بیمار، انجام رابطه جنسی ایمن و به روز نگه داشتن واکسیناسیون طبق توصیه پزشکان، از ابتلا به عفونت پیشگیری کنید.
- هنگام استفاده از آنتیبیوتیکها، همیشه توصیههای دکتر داروساز و پزشک خود را دنبال کنید.
- هرگز از آنتیبیوتیکهای باقیمانده استفاده نکنید.
- غذا را به صورت بهداشتی و با پیروی از پنج کلید WHO برای غذای ایمن تر (تمیز نگه دارید، خام و پخته را جدا نگه دارید، غذا را کاملا بپزید، غذا را در دمای ایمن نگه دارید، از آب و مواد خام سالم استفاده کنید) و غذاهایی را انتخاب کنید که بدون استفاده از آنتیبیوتیک برای بهبود رشد یا پیشگیری از بیماری در حیوانات سالم، تولید میشوند.

۵ نکته که راجع به مقاومت میکروبی باید بدانید:
- مقاومت آنتی بیوتیکی زمانی رخ میدهد که آنتیبیوتیکها در برابر میکروبهایی که برای از بین بردن آنها طراحی شدهاند، شکست بخورند. این بدان معنا نیست که بدن شما در برابر آنتیبیوتیکها مقاوم است.
- مقاومت آنتی بیوتیکی می تواند افراد را در هر مرحله از زندگی تحت تاثیر قرار دهد. درمان عفونتهای ناشی از میکروب های مقاوم دشوار و گاهی غیرممکن است. در بسیاری از موارد، این عفونتها مستلزم اقامت طولانی مدت در بیمارستان، ویزیتهای مداوم پزشک و استفاده از درمانهایی هستند که ممکن است پرهزینه و بالقوه سمی باشند.
- شما میتوانید اقداماتی را برای کاهش خطر ابتلا به عفونت انجام دهید. به عنوان مثال، عادات سالم میتواند از شما در برابر عفونتها محافظت کند و به جلوگیری از گسترش میکروبها کمک کند. واکسنهای توصیه شده را دریافت کنید، دستها و زخمها را تمیز نگه دارید و از بیماریهای مزمن مانند دیابت به خوبی مراقبت کنید.
- در مورد نیاز به مصرف آنتیبیوتیک با پزشک یا دکتر داروساز خود صحبت کنید. آنتی بیوتیکها روی ویروسها مانند سرماخوردگی و آنفولانزا اثر نمیکنند. آنتی بیوتیکها جان انسانها را نجات میدهند؛ اما زمانی که آنتیبیوتیکها به نادرستی استفاده میشوند، میتوانند منجر به عوارض جانبی و مقاومت شوند. اگر آنتی بیوتیک مصرف میکنید و در عرض 24 ساعت، سه بار یا بیشتر اسهال داشتید، به پزشک خود اطلاع دهید.
- اگر اخیراً به کشور دیگری سفر کردهاید یا در کشور دیگری تحت درمان بوده اید، به پزشک خود اطلاع دهید.
تفاوت بین مقاومت آنتی بیوتیکی و مقاومت میکروبی چیست؟
-
مقاومت میکروبی
گلودرد استرپتوکوکی و آنفولانزا تنها دو مورد از بیماریهایی هستند که پزشکها، با داروهای ضد میکروبی، آن را درمان میکنند؛ اما، گاهی اوقات داروها درست عمل نمیکنند. به گفته سازمان جهانی بهداشت، این مقاومت میکروبی یکی از 10 تهدید بزرگ جهانی برای سلامت عمومی است.
-
مقاومت میکروبی چیست؟
ضد میکروبیها داروهایی هستند که بیماریهای ناشی از میکروبها را درمان میکنند. در این زمینه، کلمه "مقاومت" به معنای عدم حساسیت به آن داروهاست. مقاومت در برابر یک داروی ضد میکروبی یعنی متوقف کردن اثر دارو. که این میتواند منجر به:
- عفونتهای جدیتر
- زمان بهبودی طولانیتر
- افزایش هزینههای درمانی
- استفاده از داروهای گرانتر یا روشهای پرخطرتر.
- مرگ احتمالی
-
میکروب چیست؟
میکروبها ارگانیسمهای کوچکی هستند که میتوانند وارد بدن شما شوند. نمونههایی از میکروبها عبارتاند از:
- باکتریها
- ویروسها
- قارچ
- انگلها
میکروبها به مدت 3.5 میلیارد سال در هر نوع محیطی روی زمین زندگی کردهاند و آنها را به پرتعدادترین و سازگارترین شکل زندگی روی این سیاره تبدیل کرده است.
نمونههایی از داروهای ضد میکروبی چیست؟
دانشمندان بسیاری از داروهای ضد میکروبی را اختراع کردهاند - داروهایی که بیماریهای ناشی از میکروبها را درمان میکنند. یک لیست بسیار کوتاه شامل:
- پنی سیلین (آنتی بیوتیک)
- والاسیکلوویر (یک عامل ضد ویروسی)
- فلوکونازول (داروی ضد قارچ)
- پرازیکوانتل (داروی ضد انگل)
- میکروبها باعث ایجاد چه بیماریهایی میشوند؟ داروهای ضد میکروبی چه بیماریهایی را درمان میکنند؟
میکروبها باعث ایجاد بیماریهای مختلفی میشوند که داروهای ضد میکروبی آنها را درمان میکنند. برخی از نمونهها عبارتاند از:
- گلودرد استرپتوکوکی
- ذات الریه
- مسمومیت غذایی
- سرماخوردگی
- آنفولانزا
- عفونت های مخمری
- عفونتهای دستگاه ادراری
اگر یکی از این بیماریها را دارید و ناشی از یک ارگانیسم مقاوم است، درمان شما ممکن است کارساز نباشد. تصور کنید که ذات الریه را تحمل می کنید و مهم نیست که چقدر پنی سیلین مصرف میکنید، علائم شما هرگز از بین نمیروند. میکروبهای درون بدن شما به گونهای تکامل یافتهاند که به آنها اجازه میدهد علیرغم داروهایی که برای از بین بردن آنها طراحی شدهاند به زندگی و رشد در درون بدن شما ادامه دهند.
-
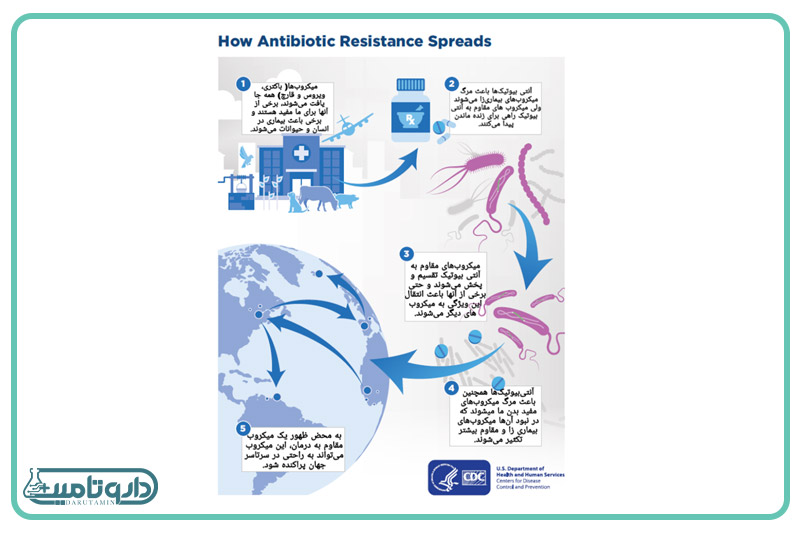
مقاومت ضد میکروبی چگونه ایجاد میشود؟
یک میکروب پس از ورود به بدن شما پنج هدف دارد:
- برای رسیدن به محل مورد نظر (مثلاً ریه های شما)
- برای اتصال به قسمت مورد نظر
- جهت تکثیر
- برای گرفتن مواد مغذی از بدن شما بهعنوان میزبان
- برای جلوگیری یا زنده ماندن از هرگونه حمله سیستم ایمنی بدن
هنگامی که یک داروی ضد میکروبی مصرف میکنید، این دارو بیشتر میکروبها را از بین میبرد؛ اما میکروبهای مقاوم ممکن است زنده بمانند.
ژن جهش یافته یا میکروب مقاوم با داروهای ضد میکروبی چه میکند؟
استراتژیهای دفاعی وجود دارد که میکروب میتواند از آن برای مقاومت در برابر داروهای ضد میکروبی استفاده کند:
- جذب دارو (جذب یا ترکیب) را محدود کنید
- هدف دارو را تغییر دهید
- دارو را غیرفعال کنید (از کار کردن آن جلوگیری کنید)
- جریان دارو را فعال کنید (دارو را از سلول ها خارج کنید)
- آیا مقاومت ضد میکروبی همان مقاومت آنتی بیوتیکی است؟
مقاومت آنتی بیوتیکی به طور خاص به مقاومت در برابر باکتریها اشاره دارد. مقاومت ضد میکروبی به مقاومت در برابر باکتریها، ویروسها، قارچها و انگلها اشاره دارد.
- مقاومت ضد میکروبی چه زمانی کشف شد؟
مقاومت ضد میکروبی به یکباره کشف نشد. برای استفاده از پنی سیلین به عنوان مثال، این آنتی بیوتیک در سال 1941 اختراع شد و مقاومت در موارد زیر شناسایی شد:
- 1942: استافیلوکوکوس اورئوس مقاوم به پنی سیلین.
- 1967: استرپتوکوک پنومونیه مقاوم به پنی سیلین.
- 1976: نایسریا گونوره تولید کننده پنی سیلیناز.
مقاومت به داروهای ضد میکروبی چقدر رایج است؟
طبق گزارش مرکز کنترل بیماری (CDC)، حداقل دو میلیون نفر در سال در ایالات متحده به میکروبهای مقاوم آلوده میشوند. حداقل 23000 نفر در نتیجه جان خود را از دست میدهند. هر سال، شرایط ناشی از مقاومت ضد میکروبی منجر به موارد زیر میشود:
- حدود 20 میلیارد دلار هزینه اضافی مراقبتهای بهداشتی تخمین زده میشود.
- 35 میلیارد دلار هزینههای دیگر برای کل جامعه.
- بیش از هشت میلیون روز اضافی مراقبت در بیمارستان.
چه کسانی تحت تاثیر مقاومت ضد میکروبی هستند؟
هر فردی در هر سنی ممکن است تحت تأثیر مقاومت ضد میکروبی قرار گیرد؛ اما اگر سیستم ایمنی ضعیفی دارید یا عفونتهای مکرر دارید که نیاز به درمان ضد میکروبی دارند، در معرض خطر بیشتری قرار دارید. هر چه بیشتر بیمار شوید، شانس بیشتری برای ابتلا به عفونت با میکروب مقاومتی دارید.
-
آیا مقاومت ضد میکروبی مسری است؟
میکروبهای مقاوم به داروهای ضد میکروبی میتوانند بین افراد، حیوانات، گیاهان و از طریق غذا پخش شوند. آنها همچنین در آب، خاک و هوا یافت میشوند.
چه چیزی خطر مقاومت ضد میکروبی را افزایش میدهد؟
موارد زیر در افزایش میزان مقاومت ضد میکروبی نقش دارند:
پزشکها، گاهی اوقات داروهای ضد میکروبی را تجویز میکنند که مورد نیاز نیستند، با دوز نامناسب یا برای مدت زمان نامناسب. برخی از پزشکها تحت فشار بیماران قرار میگیرند تا «چیزی را امتحان کنند» حتی زمانی که علت دقیق علائم ناشناخته باشد. به عنوان مثال، عفونت های ویروسی مانند سرماخوردگی را نباید با آن درمان کرد
تماس نزدیک در بیمارستانها، تماس نزدیک بین کارکنان بیمارستان و بیماران شرایطی را ایجاد میکند که انتشار میکروبها را آسان میکند.
استفاده از آنتی بیوتیکها در کشاورزی، استفاده از آنتی بیوتیک ها در کشاورزی برای تقویت رشد مواد غذایی و حیوانات توسط برخی از دانشمندان به عنوان یک مشکل بزرگ تلقی میشود. به حیوانات تولید کننده گوشت که آنتی بیوتیک داده میشود می توانند باکتریهای مقاوم ایجاد کنند. این باکتریهای مقاوم ممکن است گوشت یا سایر محصولات غذایی حیوانات را آلوده کنند. سپس باکتریهای مقاوم به افرادی که این غذاها را میخورند منتقل میشود.
مقاومت ضد میکروبی چگونه تشخیص داده می شود؟ چه آزمایشاتی انجام می شود؟
آزمایشهای آزمایشگاهی تشخیصی میتوانند مشخص کنند که کدام میکروب باعث عفونت میشود و مشخص میکند که آیا میکروبهای موجود در برابر برخی داروهای ضد میکروبی مقاوم هستند یا خیر. با این حال، این آزمایشات ممکن است روزها یا حتی هفتهها طول بکشد. زیرا میکروبها قبل از شناسایی باید در آزمایشگاه رشد کنند.
مقاومت ضد میکروبی چگونه درمان می شود؟
هر فردی که عفونت مقاوم به آنتی بیوتیک دارد ممکن است نیاز داشته باشد:
- از داروی متفاوتی استفاده کند.
- دوز بالاتری از یک داروی ضد میکروب مصرف کند.
- دارو را برای مدت طولانی تری مصرف کند.
- چندین دارو را به صورت ترکیبی امتحان کنید.
- درمان های غیر دارویی را آزمایش کنید.
-
چگونه می توان از مقاومت ضد میکروبی جلوگیری کرد؟
از بین بردن مقاومت ضد میکروبی ممکن نیست، زیرا میکروبها همیشه میتوانند خود را اصلاح کنند و با محیط خود سازگار شوند. با این حال، راههایی وجود دارد که میتوانید قرار گرفتن در معرض مقاومت ضد میکروبیِ خود را محدود کنید:
- برای بحث در مورد علائم و تصمیم گیری در مورد داروی مناسب برای درمان هر بیماری، از نزدیک با پزشک همکاری و مشورت کنید.
- دستورالعملها را دقیقا برای هر داروی تجویزی دنبال کنید.
- هرگز داروهای تجویزی شخص دیگری را مصرف نکنید و داروهای خود را با آنها به معرفی نکنید.
- هرگز داروهای نسخه قدیمی را برای استفاده در زمان بعدی ذخیره نکنید.
- طبق توصیه پزشک، واکسن بزنید.
- برای پیشگیری از بیماری و نیاز به داروهای ضد میکروبی از اقدامات بهداشتی عمومی خوب مانند رژیم غذایی مناسب، ورزش، خواب کافی و بهداشت خوب (به ویژه شستن مکرر دستها) پیروی کنید.
- اگر مقاومت ضد میکروبی بدتر شود چه اتفاقی میافتد؟
سازمان جهانی بهداشت (WHO) میگوید که مقاومت ضد میکروبی یکی از ده تهدید بزرگ جهانی برای سلامت عمومی است. تهدیدی برای معکوس کردن معجزات پزشکی مدرن است. اگر مقاومت ضد میکروبی با سرعت فعلی خود به پیشرفت خود ادامه دهد، زمانی فرا میرسد که پزشکها دیگر قادر به درمان عفونت نخواهند بود.

_100x100.jpg )