تداخل مصرف الکل با داروهای اعصاب؛ خطری که اغلب نادیده گرفته میشود

تصور کنید یک روز کاری سخت و پر از استرس را پشت سر گذاشتهاید. شاید با خودتان فکر کنید که نوشیدن مقدار کمی الکل در انتهای شب میتواند خستگی را بشوید و آرامش را برگرداند. از طرفی، صبح همان روز طبق دستور پزشک داروی ضدافسردگی یا ضداضطراب خود را مصرف کردهاید. پیش خودتان حساب میکنید که ساعتها از زمان مصرف دارو گذشته و حتماً اثر آن در بدن کمرنگ شده است، پس تداخلی ایجاد نخواهد شد. این دقیقاً همان نقطه کور و خطرناکی است که بسیاری از افراد در آن گرفتار میشوند. واقعیت این است که شیمی مغز و کبد ما محاسبات کاملاً متفاوتی نسبت به ساعت دیواری اتاقمان دارند. ترکیب الکل با داروهای اعصاب و روان، صرفاً جمع اثرات دو ماده نیست، بلکه یک واکنش شیمیایی پیچیده است که گاهی نتایج آن غیرقابل پیشبینی و حتی جبرانناپذیر خواهد بود.
بسیاری از کسانی که تحت درمان با داروهای روانپزشکی هستند، از خطرات واقعی این ترکیب آگاه نیستند یا تصور میکنند هشدارهای روی جعبه دارو صرفاً برای موارد مصرف افراطی نوشته شده است. اما مکانیسم بدن انسان به گونهای طراحی شده که حتی مقادیر اندک الکل میتواند نحوه پردازش دارو را در بدن تغییر دهد. این تغییر گاهی به معنای بیاثر شدن کامل دارویی است که ماهها برای تنظیم دوز آن تلاش کردهاید و گاهی به معنای سمی شدن خون به دلیل عدم دفع صحیح دارو است. در این مقاله از مجله داروتامین، قصد داریم بدون قضاوت و با زبانی علمی اما ساده، پرده از این تداخلات برداریم و توضیح دهیم چرا پزشکان اصرار دارند که در طول دوره درمان، دور الکل را خط قرمز بکشید. دانستن این جزئیات نه تنها به اثربخشی بهتر درمان کمک میکند، بلکه میتواند نجاتبخش جان شما یا عزیزانتان باشد.

مکانیسم اثر ترکیبی الکل و دارو در سیستم عصبی
برای درک عمق خطرات ناشی از این ترکیب، ابتدا باید نگاهی دقیقتر به عملکرد مغز داشته باشیم. مغز انسان شبکهای پیچیده از نورونهاست که با استفاده از مواد شیمیایی به نام انتقالدهندههای عصبی با یکدیگر ارتباط برقرار میکنند. داروهای اعصاب و روان، بسته به نوع بیماری، سعی در افزایش یا کاهش فعالیت این انتقالدهندهها دارند. برای مثال، بسیاری از داروهای آرامبخش بر روی سیستمی به نام گابا (GABA) اثر میگذارند که مسئول آرامسازی و کاهش فعالیت نورونهاست. الکل نیز دقیقاً همین مسیر را هدف قرار میدهد. الکل یک سرکوبکننده سیستم عصبی مرکزی است که فعالیت مغز را کند میکند. وقتی فردی که داروی آرامبخش مصرف کرده، الکل مینوشد، گیرنده گابا در مغز با حملهای دوچندان مواجه میشود.
این حمله دوچندان باعث میشود که اثر آرامبخشی به شکل خطرناکی تشدید شود. این پدیده در علم داروسازی اثر همافزایی یا سینرژیک نامیده میشود. به زبان ساده، اثر یک واحد الکل به اضافه یک واحد دارو، برابر با دو واحد آرامش نیست، بلکه ممکن است اثری برابر با ده واحد داشته باشد. در این حالت، مغز پیامی بسیار شدید برای "خاموش شدن" دریافت میکند. این خاموشی صرفاً به معنای خواب عمیق نیست؛ بلکه میتواند شامل خاموش شدن مراکز حیاتی مغز باشد که وظیفه کنترل تنفس و ضربان قلب را بر عهده دارند. بسیاری از افرادی که در خواب دچار ایست تنفسی میشوند، قربانی همین مکانیسم هستند. آنها در کمال آرامش به خواب میروند، اما مغزشان به دلیل سرکوب شدید، فراموش میکند که باید فرمان تنفس را صادر کند.
علاوه بر گابا، الکل بر روی سیستم گلوتامات نیز اثر مهاری دارد. گلوتامات مسئول تحریک و هوشیاری است. وقتی الکل این سیستم را سرکوب میکند و همزمان داروهای اعصاب نیز تغییراتی در سطح هوشیاری ایجاد میکنند، فرد دچار نوعی گیجی و اختلال شناختی عمیق میشود. این وضعیت باعث میشود فرد نتواند در موقعیتهای خطرناک واکنش مناسب نشان دهد. برای مثال، اگر فردی در این حالت رانندگی کند، سرعت واکنش او به قدری کند میشود که گویی چندین شبانهروز نخوابیده است. بنابراین موضوع فقط تداخل شیمیایی در لوله آزمایش نیست، بلکه تأثیری واقعی و فیزیکی بر توانایی مغز برای زنده نگه داشتن بدن و واکنش به محیط پیرامون است که اغلب نادیده گرفته میشود و برای مدیریت بهتر این شرایط، استفاده از راهکارهای ایمن برای مدیریت استرس و اضطراب بسیار حیاتیتر از پناه بردن به الکل است.
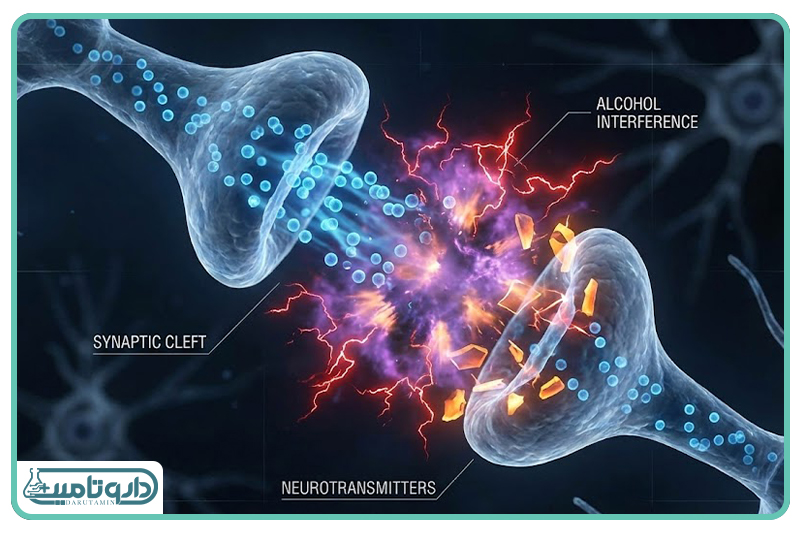
چرا ترکیب داروهای ضدافسردگی و الکل نتیجه معکوس میدهد؟
داروهای ضدافسردگی، بهویژه دسته مهارکنندههای بازجذب سروتونین (SSRIs) مانند فلوکستین، سیتالوپرام و سرترالین، برای بسیاری از افراد نجاتبخش هستند. این داروها با افزایش سطح سروتونین در سیناپسهای مغزی، به بهبود خلقوقو و کاهش اضطراب کمک میکنند. اما مصرف الکل میتواند تمام این زحمات را بر باد دهد. الکل خود یک ماده "دپرسنت" یا افسردهساز است. شاید در لحظات ابتدایی مصرف، به دلیل افزایش ناگهانی دوپامین، احساس سرخوشی موقتی ایجاد کند، اما با گذشت زمان و شروع فاز متابولیسم، سطح سروتونین و نوراپینفرین در مغز به شدت افت میکند.
بیمارانی که همزمان با مصرف داروهای ضدافسردگی الکل مینوشند، اغلب گزارش میدهند که داروی آنها دیگر اثرگذار نیست. آنها احساس میکنند علائم افسردگیشان با شدت بیشتری بازگشته است. این بازگشت علائم، ناشی از بیاثر بودن دارو نیست، بلکه ناشی از اثر خنثیکنندگی الکل است. در واقع الکل و داروی ضدافسردگی در دو جهت مخالف طنابکشی میکنند و معمولاً الکل برنده میشود. این وضعیت بیمار را در یک سیکل معیوب گرفتار میکند: فرد احساس افسردگی میکند، برای فرار از این حس الکل مینوشد، الکل اثر دارو را از بین میبرد و افسردگی شدیدتر میشود، و فرد دوباره برای تسکین خود به الکل بیشتر پناه میبرد.
نکته مهم دیگر در مورد دسته خاصی از داروهای ضدافسردگی قدیمیتر به نام بازدارندههای مونوآمین اکسیداز (MAOIs) است. این داروها تداخل بسیار خطرناکی با نوشیدنیهای الکلی تخمیری (مانند شراب قرمز و آبجو) دارند. این نوشیدنیها حاوی مادهای به نام تیرامین هستند. بدن برای تجزیه تیرامین به آنزیم مونوآمین اکسیداز نیاز دارد، اما دارو این آنزیم را غیرفعال کرده است. نتیجه این تداخل، تجمع تیرامین در خون و افزایش ناگهانی و انفجاری فشار خون است که میتواند منجر به خونریزی مغزی و سکته شود. اگرچه مصرف این دسته دارویی امروزه کمتر شده است، اما هنوز هم برای برخی بیماران تجویز میشود و دانستن این نکته حیاتی است. برای کسانی که به دنبال راههای طبیعیتر برای تقویت روحیه خود در کنار درمان اصلی هستند، استفاده از گیاهان دارویی ضد افسردگی با مشورت پزشک میتواند گزینهای کمخطرتر باشد.

خطر مرگبار ترکیب بنزودیازپینها و نوشیدنیهای الکلی
شاید خطرناکترین و کشندهترین تداخل دارویی با الکل، مربوط به دسته داروهای آرامبخش و خوابآور یا همان بنزودیازپینها باشد. داروهایی مثل کلونازپام، لورازپام، آلپرازولام و دیازپام در این دسته قرار میگیرند. همانطور که اشاره کردیم، هم الکل و هم این داروها سیستم عصبی مرکزی را سرکوب میکنند. وقتی این دو با هم ترکیب شوند، اثر "سینرژیستیک" یا همافزایی ایجاد میکنند. به این معنی که اثر ترکیبی آنها بسیار قویتر از مجموع اثر تکتک آنهاست. این تداخل میتواند باعث سرگیجه شدید، عدم تعادل، زمین خوردن (که در سالمندان بسیار خطرناک است) و از همه مهمتر سرکوب مرکز تنفس در مغز شود. بسیاری از موارد مرگومیر ناشی از مسمومیت دارویی، نه به دلیل مصرف بیش از حد دارو، بلکه به دلیل ترکیب دوز معمولی دارو با الکل رخ میدهد که باعث میشود فرد در خواب دچار ایست تنفسی شود.
یکی دیگر از عوارض ترسناک این ترکیب، پدیدهای به نام "فراموشی پیشگستر" یا بلکاوت است. در این حالت فرد ممکن است کارهایی انجام دهد، حرفهایی بزند یا حتی رانندگی کند، اما روز بعد هیچکدام از آنها را به خاطر نیاورد. این وضعیت نه تنها از نظر جسمی، بلکه از نظر اجتماعی و قانونی نیز میتواند عواقب جبرانناپذیری برای فرد داشته باشد. کسانی که برای بهبود کیفیت خواب از این داروها استفاده میکنند، باید بدانند که الکل شاید به سریعتر خوابیدن کمک کند، اما کیفیت خواب را به شدت کاهش میدهد و مراحل خواب عمیق (REM) را مختل میکند. در نتیجه فرد با وجود خوابیدن، صبح روز بعد خستهتر و با اضطراب بیشتری بیدار میشود و برای جبران این اضطراب، ممکن است دوباره به مصرف دارو یا الکل روی بیاورد و در یک چرخه معیوب گرفتار شود.

وضعیت پیچیده لیتیوم و داروهای تثبیتکننده خلق
برای بیمارانی که از اختلال دوقطبی رنج میبرند و داروهایی مانند لیتیوم یا والپروات سدیم مصرف میکنند، الکل یک سم تمامعیار محسوب میشود. لیتیوم دارویی است که سطح آن در خون باید دائماً کنترل شود و بازه درمانی بسیار باریکی دارد. الکل به شدت ادرارآور است و باعث کمآبی بدن میشود. وقتی بدن آب از دست میدهد، غلظت لیتیوم در خون به سرعت بالا میرود و به سطح سمی میرسد. مسمومیت با لیتیوم وضعیتی اورژانسی است که با علائمی مثل لرزش شدید دستها، تهوع، استفراغ، گیجی و ناتوانی در راه رفتن خود را نشان میدهد. در واقع نوشیدن الکل برای کسی که لیتیوم مصرف میکند، به هم زدن تعادل ظریف الکترولیتهای بدن است که میتواند کلیهها را نیز به خطر بیندازد.
از طرف دیگر، داروهای تثبیتکننده خلق اغلب متابولیسم کبدی دارند. مصرف مداوم الکل میتواند به کبد آسیب برساند و توانایی آن را برای پردازش این داروها کاهش دهد. در نتیجه، فرد ممکن است دچار عوارض کبدی شدید شود بدون اینکه علائم هشداردهندهای در مراحل اولیه ببیند. همچنین خود بیماری دوقطبی با مصرف الکل ناپایدارتر میشود. الکل میتواند فاز شیدایی (مانیا) یا فاز افسردگی را تحریک کند و باعث نوسانات خلقی شدید شود که کنترل آنها حتی با دارو نیز دشوار خواهد بود. برای حفظ تعادل الکترولیتها و کمک به بدن، استفاده از مایعات فراوان و گاهی قرص جوشان ویتامین C با نظر پزشک میتواند مفید باشد، اما هیچچیز جایگزین قطع مصرف الکل نخواهد شد.

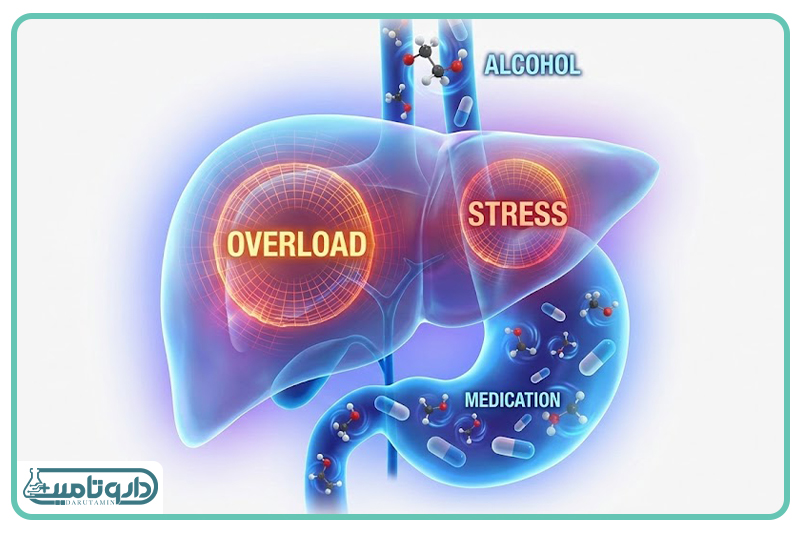
فشار مضاعف بر کبد و قلب؛ فرسایش پنهان بدن
تا اینجا بیشتر درباره مغز صحبت کردیم، اما نباید فراموش کنیم که کبد سرباز خط مقدم مبارزه با سموم بدن است. تمام داروهای اعصاب و روان برای دفع شدن از بدن باید از کبد عبور کنند. الکل نیز دشمن شماره یک سلولهای کبدی است. وقتی این دو عامل استرسزا همزمان به کبد تحمیل میشوند، خطر التهاب کبد (هپاتیت دارویی) و کبد چرب به شدت افزایش پیدا میکند. در برخی موارد، ترکیب الکل و داروهای خاص میتواند باعث تخریب ناگهانی سلولهای کبد شود. افرادی که بهطور مرتب الکل مصرف میکنند، حتی با دوزهای عادی داروهای اعصاب ممکن است دچار آسیب کبدی شوند زیرا کبد آنها از قبل ضعیف و آسیبپذیر شده است.
قلب نیز از این تداخل در امان نیست. برخی داروهای ضدافسردگی و ضد روانپریشی میتوانند بر ریتم قلب تأثیر بگذارند و باعث تپش قلب یا تغییر فشار خون شوند. الکل نیز به خودی خود روی عضلات قلب و فشار خون اثر منفی دارد. ترکیب این دو میتواند ریسک آریتمیهای قلبی (نامنظمی ضربان قلب) را بالا ببرد. این مسئله به خصوص برای افراد میانسال یا کسانی که زمینه بیماریهای قلبی دارند بسیار حائز اهمیت است. توجه به سلامت عمومی بدن و استفاده از مکملهایی مانند قرص ب کمپلکس میتواند تا حدودی به بازسازی قوای بدن کمک کند، چرا که الکل باعث دفع ویتامینهای گروه B میشود، اما این مکملها هرگز نمیتوانند سپر محافظ کاملی در برابر آسیبهای ناشی از تداخل الکل و دارو باشند.
باور غلط درباره فاصله زمانی مصرف
یک سوال رایج که بسیاری از بیماران میپرسند این است: "اگر صبح دارو بخورم و شب در مهمانی الکل بنوشم، باز هم خطرناک است؟" پاسخ کوتاه این است: بله. پاسخ طولانیتر به مفهوم "نیمعمر دارو" بازمیگردد. نیمعمر دارو مدتزمانی است که طول میکشد تا غلظت دارو در خون به نصف برسد. بسیاری از داروهای اعصاب و روان نیمعمر طولانی دارند و حتی تا ۲۴ ساعت یا بیشتر در خون باقی میمانند. مثلاً دارویی مثل فلوکستین روزها در بدن میماند. بنابراین حتی اگر ۱۲ ساعت از مصرف قرص گذشته باشد، هنوز مقدار قابل توجهی از آن در سیستم عصبی و خون شما وجود دارد و با الکل واکنش نشان میدهد.
برخی افراد برای اینکه بتوانند با خیال راحت الکل بنوشند، تصمیم میگیرند آن روز داروی خود را مصرف نکنند. این کار اشتباهی بزرگتر است. قطع ناگهانی داروهای اعصاب میتواند منجر به بروز علائم ترک (Withdrawal) شود که شامل سردرد، تهوع، اضطراب شدید و شوکهای الکتریکی در سر است. حالا تصور کنید این بدنِ در حال ترک، با سم الکل هم مواجه شود. نتیجه این است که حال روحی و جسمی فرد به شدت به هم میریزد. ثبات سطح دارو در خون برای درمان بیماریهای اعصاب حیاتی است و ایجاد نوسان در آن با قطع و وصل کردن دارو، کل پروسه درمان را به عقب برمیگرداند. برای حفظ سلامتی و داشتن بدنی مقاوم، مصرف منظم مولتیویتامینهای روزانه و پیروی دقیق از دستورات دارویی پزشک، تنها راه منطقی و ایمن است.

سندرم سروتونین؛ طوفانی در مغز
یکی از خطرناکترین و البته کمتر شناختهشدهترین عوارض تداخل الکل با برخی داروهای اعصاب، سندرم سروتونین است. این وضعیت زمانی رخ میدهد که سطح سروتونین در مغز بیش از حد مجاز بالا میرود. داروهای ضدافسردگی سطح سروتونین را بالا میبرند و مصرف الکل نیز میتواند بهطور غیرمستقیم بر این چرخه تأثیر بگذارد. علائم این سندرم میتواند از خفیف (مانند لرزش، تعریق و اسهال) تا بسیار شدید و کشنده (مانند تب بالا، تشنج، سفتی عضلات و بیهوشی) متغیر باشد.
این وضعیت نیاز به درمان فوری پزشکی دارد و اگر نادیده گرفته شود میتواند منجر به مرگ شود. متأسفانه گاهی علائم اولیه سندرم سروتونین با علائم مستی اشتباه گرفته میشود و اطرافیان فرد متوجه وخامت اوضاع نمیشوند. گیجی و آشفتگی که در این سندرم دیده میشود، بسیار شبیه به حالت مستی شدید است، اما ریشه فیزیولوژیک کاملاً متفاوتی دارد. تقویت بدن و سیستم دفاعی با روشهای سالم و مکملهایی نظیر تقویت سیستم ایمنی بدن همیشه توصیه میشود، اما در مواجهه با چنین تداخلات شیمیایی قدرتمندی، هیچ سیستم ایمنیای نمیتواند جلوی واکنشهای زنجیرهای مغز را بگیرد. آگاهی از این خطر، مهمترین سلاح شماست.

عوارض رفتاری و شناختی تداخلات
فراتر از جنبههای شیمیایی و فیزیکی، تداخل الکل و داروهای روانپزشکی تأثیرات عمیقی بر رفتار و شناخت فرد میگذارد. الکل قضاوت را مختل میکند و بازداریهای اجتماعی را از بین میبرد. وقتی این اثر با داروهای اعصاب ترکیب میشود، ممکن است فرد رفتارهای پرخاشگرانه، تکانشی و حتی خشونتآمیز از خود نشان دهد که با شخصیت واقعی او کاملاً در تضاد است. بسیاری از نزاعها، حوادث رانندگی و تصمیمات غلط که مسیر زندگی افراد را تغییر دادهاند، ناشی از همین ترکیب نامیمون بودهاند.
همچنین تمرکز و حافظه به شدت آسیب میبینند. دانشجویا یا افراد شاغلی که تحت درمان دارویی هستند و الکل مصرف میکنند، اغلب از کاهش بازدهی ذهنی، ناتوانی در یادگیری مطالب جدید و فراموشیهای مکرر شکایت دارند. داروهای اعصاب برای این تجویز میشوند که عملکرد فرد را در زندگی روزمره بهبود بخشند، اما الکل دقیقاً برعکس عمل کرده و تمام زحمات درمانی را پنبه میکند. اگر احساس میکنید تمرکزتان کاهش یافته یا حافظهتان یاری نمیکند، قبل از اینکه به دنبال مکملهای تقویت حافظه یا خرید مکملهای جینسینگ باشید، نگاهی صادقانه به الگوی مصرف الکل و داروهای خود بیندازید؛ شاید ریشه مشکل همانجا باشد.

چه زمانی باید نگران شویم؟ علائم هشداردهنده اورژانسی
دانستن علائم خطر میتواند در لحظات بحرانی جان انسان را نجات دهد. اگر شما یا اطرافیانتان همزمان داروهای اعصاب و الکل مصرف کردهاید و هر یک از علائم زیر را مشاهده کردید، نباید حتی یک لحظه صبر کنید و باید فوراً با اورژانس تماس بگیرید. اولین علامت خطرناک، دشواری در تنفس یا کند شدن غیرعادی ریتم تنفس است. اگر فرد به سختی نفس میکشد یا لبها و ناخنهایش به رنگ آبی متمایل شدهاند، این نشانه کمبود شدید اکسیژن است.
علامت دوم، خوابآلودگی غیرقابل کنترل یا ناتوانی در بیدار شدن است. اگر فردی که الکل و دارو مصرف کرده به خواب رفته و با صدا کردن یا تکان دادن بیدار نمیشود، این یک خواب معمولی نیست، بلکه میتواند شروع کما باشد. تشنج، گیجی شدید که فرد زمان و مکان را تشخیص نمیدهد، استفراغهای مکرر و ضربان قلب بسیار نامنظم نیز از دیگر علائم هشداردهنده هستند. در چنین شرایطی هرگز نباید تصور کنید که "بگذاریم بخوابد تا حالش خوب شود". خوابیدن در این شرایط میتواند مقدمه مرگ باشد. همچنین اگر فرد سابقه بیماریهای زمینهای دارد، مثلاً درگیر مشکلات کبد چرب است، حساسیت بدن او به این علائم بسیار بیشتر خواهد بود و باید احتیاط دوچندانی داشته باشد.

راهکاری برای بازگشت به مسیر سلامت
شاید خواندن این مطالب باعث نگرانی شما شده باشد، اما هدف ما ایجاد ترس نیست، بلکه افزایش آگاهی است. اگر در حال مصرف داروهای اعصاب هستید و همزمان الکل مصرف میکنید، بهترین و شجاعانهترین کار این است که با پزشک خود صادق باشید. بسیاری از افراد از ترس قضاوت شدن، مصرف الکل خود را از پزشک پنهان میکنند. اما پزشکان برای کمک به شما آنجا هستند، نه برای قضاوت. آنها میتوانند با تنظیم دوز دارو، تغییر نوع دارو یا ارائه راهکارهایی برای ترک الکل، به شما کمک کنند تا از این چرخه خطرناک خارج شوید.
سلامت روان یک سفر است و در این سفر، بدن و مغز شما ارزشمندترین داراییهایتان هستند. به جای پناه بردن به تسکیندهندههای موقتی و خطرناک مثل الکل، به درمان علمی اعتماد کنید. سبک زندگی سالم، ورزش، تغذیه مناسب و استفاده از مکملهای تقویتی مجاز با مشورت داروساز یا پزشک، میتواند جایگزین بسیار بهتری باشد. به یاد داشته باشید که هیچ شرمندگی در درخواست کمک وجود ندارد. سلامتی شما ارزشش را دارد که همین امروز تصمیمی جدی بگیرید و اولویت را به خودتان و آیندهتان بدهید. با حذف الکل از معادله درمان، اجازه دهید داروها کار خود را به درستی انجام دهند و رنگ واقعی آرامش را به زندگیتان بازگردانند.

_100x100.jpg )





